Hygiene im OP: Höchste Standards für Sicherheit, sterile Abläufe und Infektionsschutz in Praxis, MVZ und OP-Zentrum
OP-Hygiene ist der Bereich, in dem „gute Praxis“ zur messbaren Prozesssicherheit wird. Denn sobald operativ gearbeitet wird, verändert sich die Risikolage: Es geht nicht mehr nur um Routinekontaktflächen oder allgemeine Händehygiene, sondern um sterile Arbeitsfelder, invasive Schritte, offene Wundflächen, ein höheres Potenzial für Kontamination und eine deutlich strengere Erwartung an dokumentierbare Abläufe. Ob ambulantes OP-Zentrum, chirurgisch tätige Praxis, dermatologische Eingriffe, Gynäkologie, Orthopädie, HNO, Urologie oder Tierarztpraxis mit chirurgischem Schwerpunkt – die OP-Hygiene entscheidet darüber, ob Eingriffe zuverlässig, sauber und planbar ablaufen. Dabei ist OP-Hygiene kein „einzelnes Produkt“. Sie ist ein System aus Barrieren, Materiallogik und Standards: sterile Abdeckung, abgestimmte OP-Sets, klare Trennung von rein/unrein, sichere Entsorgung, strukturierte Vorbereitung, definierte Wechselpunkte und eine Teamroutine, die auch unter Druck funktioniert.
Praxis-Helden.de bündelt in dieser Kategorie Hygiene im OP Produkte und Lösungen, die genau diese Systemlogik unterstützen. Der Fokus liegt auf praxistauglichen Bausteinen, die den OP-Workflow stabilisieren: vorkonfektionierte, sterile Komponenten für standardisierte Vorbereitung, Einweg-Abdeckungen als sterile Barriere, und eine Produktauswahl, die Fehlerquellen reduziert. Denn die meisten Hygienelücken entstehen nicht durch „fehlendes Wissen“, sondern durch Stress, Zeitdruck, unklare Zuständigkeiten oder Material, das nicht gut in den Ablauf passt. Wenn OP-Hygiene so organisiert ist, dass sie sich im Alltag automatisch richtig anfühlt, entsteht ein Sicherheitsniveau, das Patienten, Team und Ergebnis schützt.
Warum Hygiene im OP ein eigener Qualitätsstandard ist
Im OP-Umfeld ist die Toleranz für Hygienefehler minimal. Schon kleine Lücken können sich in relevanten Ereignissen zeigen: Kontamination des sterilen Feldes, Unterbrechung des Workflows, verlängerte Eingriffszeit, erhöhte Infektionswahrscheinlichkeit oder der Zwang, Materialien erneut aufzubauen. Das betrifft nicht nur große Operationen. Gerade ambulante Eingriffe laufen oft in hoher Taktung. Wenn zwischen zwei Patienten die Vorbereitung hektisch wird, steigt das Risiko für Abkürzungen: Abdeckungen werden „irgendwie“ gelegt, sterile Komponenten werden nicht sauber getrennt, und die Materialbereitstellung wirkt improvisiert. Genau diese Situationen sind der Grund, warum OP-Hygiene als System geplant werden muss.
Die wichtigste Realität im OP ist: Hygiene muss gleichzeitig streng und schnell sein. Ein Standard, der theoretisch korrekt, aber praktisch zu kompliziert ist, wird unter Stress nicht konsequent eingehalten. Die Folge sind Ausnahmen – und Ausnahmen werden in der Routine schnell normal. Darum sind OP-Sets und Einweg-Abdeckungen so wertvoll: Sie reduzieren Variabilität. Weniger Variabilität bedeutet weniger Fehlerquellen. Wenn die Vorbereitung jedes Mal gleich aussieht, wird sie schneller, sicherer und leichter kontrollierbar.
Hinzu kommt ein psychologischer Faktor, der im OP besonders stark ist: Teamvertrauen. Wenn jeder im Team weiß, dass sterile Materialien vollständig sind, Abdeckungen zuverlässig wirken und die Vorbereitung standardisiert abläuft, steigt die Ruhe im Ablauf. Ruhe senkt Fehler. Und weniger Fehler führt zu besserer OP-Qualität. OP-Hygiene ist deshalb nicht „ein Hygienethema“, sondern ein Qualitäts- und Sicherheitsfaktor für den gesamten Betrieb.
OP-Hygiene als System: Barrieren, Prozesse, Zuständigkeiten
Ein stabiles OP-Hygienesystem besteht aus drei Ebenen, die ineinandergreifen: Barrieren, Prozesse und Organisation. Barrieren sind sterile Einweg-Abdeckungen, sterile Set-Komponenten, Handschuhe, Kittel, Schutzmaterialien und alles, was die direkte Kontamination verhindert. Prozesse sind die standardisierten Schritte: Vorbereitung, Aufbau, Durchführung, Abbau, Entsorgung, Reinigung/Desinfektion. Organisation umfasst Zuständigkeiten, Checklogik, Lagerhaltung, Dokumentation und Training. Wenn eine dieser Ebenen schwach ist, wird die gesamte Kette instabil.
Barriere-Logik: Steriles Feld ist nicht „ein Bereich“, sondern eine Kette
Das sterile Feld beginnt nicht erst auf dem OP-Tisch. Es beginnt bei der Materialbereitstellung. Wenn sterile Komponenten auf einer unklaren Fläche abgestellt werden, ist die Barriere bereits gebrochen. Wenn Abdeckungen verrutschen oder zu klein gewählt werden, entstehen ungeschützte Zonen. Wenn Set-Komponenten fehlen, wird improvisiert. Deshalb ist die Barriere-Logik immer eine Kette: sterile Verpackung, sterile Entnahme, sterile Ablage, sterile Abdeckung, sterile Durchführung. Jeder Schritt muss klar sein, damit das Feld wirklich „steril“ bleibt – und nicht nur so aussieht.
Prozess-Logik: Wiederholbarkeit ist wichtiger als „Einmal perfekt“
Im OP zählt Wiederholbarkeit. Der Ablauf muss so aufgebaut sein, dass er unabhängig von Tagesform, Teamzusammensetzung und Zeitdruck funktioniert. In der Praxis bedeutet das: klare Reihenfolge beim Aufbau, klare Materialpositionen, klare Wechselpunkte. Wer jedes Mal neu entscheiden muss, welche Abdeckung wohin kommt oder welche Komponenten benötigt werden, verliert Zeit und erhöht Fehler. Vorkonfektionierte OP-Sets schaffen hier Struktur: Sie bündeln Komponenten, reduzieren Suchzeiten und stabilisieren den Aufbau.
Organisations-Logik: Zuständigkeit ist das Gegenteil von „Alle sind zuständig“
OP-Hygiene funktioniert nicht, wenn jeder „irgendwie“ zuständig ist. Es braucht definierte Verantwortlichkeiten: Wer prüft Verfallsdaten und Sterilbarrieren? Wer kontrolliert Bestände? Wer entscheidet, welche Sets Standard sind? Wer dokumentiert Abweichungen? Wer ersetzt angebrochene Verpackungen? Wer führt die Checkroutine durch? Je klarer diese Zuständigkeiten sind, desto weniger hängt Hygiene von Einzelpersonen ab – und desto stabiler wird das System.
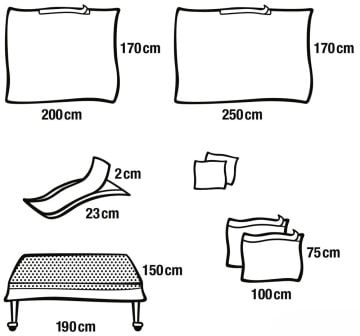
Fertig OP-Sets: Standardisierung, Zeitgewinn und weniger Fehlerquellen
Fertig OP-Sets sind einer der stärksten Hebel für OP-Prozesssicherheit. Der wichtigste Nutzen ist nicht nur „Bequemlichkeit“, sondern Standardisierung. Ein Set, das alle zentralen Komponenten steril und aufeinander abgestimmt enthält, sorgt dafür, dass die Vorbereitung reproduzierbar ist. Reproduzierbarkeit ist im OP die Basis für Sicherheit: weniger Teile einzeln zusammenstellen, weniger Verwechslung, weniger fehlende Komponenten, weniger spontane Ersatzlösungen.
In ambulanten OP-Strukturen ist der Zeitfaktor entscheidend. Zwischen Patienten bleibt oft wenig Raum. Wenn das Team unter Druck steht, steigt die Wahrscheinlichkeit, dass sterile Schritte abgekürzt werden – nicht aus mangelnder Sorgfalt, sondern weil der Ablauf „zu lang“ wirkt. OP-Sets verkürzen die Vorbereitung, weil sie Material in definierter Logik bündeln. Sie reduzieren außerdem Lagerkomplexität: Statt zahlreiche Einzelartikel in verschiedenen Schubladen zu pflegen, kann ein Set einen Großteil der Standardkomponenten abdecken. Das senkt Fehlgriffe und erleichtert Nachbestellungen.
Welche Vorteile OP-Sets im Alltag tatsächlich liefern
- Weniger Variabilität: Der Aufbau ist jedes Mal ähnlich, unabhängig davon, wer im Team steht.
- Schnellerer Turnover: Zwischen zwei Eingriffen sinkt die Rüstzeit, weil weniger zusammengesucht wird.
- Weniger Materialfehler: Fehlende sterile Komponenten werden seltener, weil das Set die Basis abdeckt.
- Bessere Kostenkontrolle: Verbrauch wird planbarer, weil Standardkomponenten gebündelt sind.
- Einfachere Einarbeitung: Neue Mitarbeitende lernen den Ablauf schneller, weil Set-Logik hilft.
Set-Logik: Standard-Set plus Ergänzung statt „für jeden Eingriff alles neu“
Ein praxistaugliches System arbeitet selten mit einem einzigen Set für alles. Sinnvoll ist häufig ein Kern-Set als Standard, ergänzt um wenige Zusatzkomponenten je nach Eingriff. So bleibt der Grundaufbau stabil, und der Eingriff wird flexibel. Diese Logik verhindert, dass für jeden Eingriff neue Sonderwege entstehen. Sonderwege sind im OP der Ursprung vieler Fehler, weil sie unter Stress vergessen oder falsch umgesetzt werden.
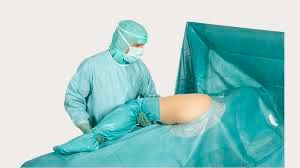
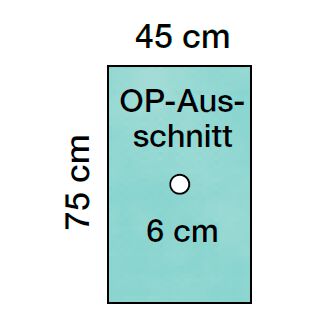
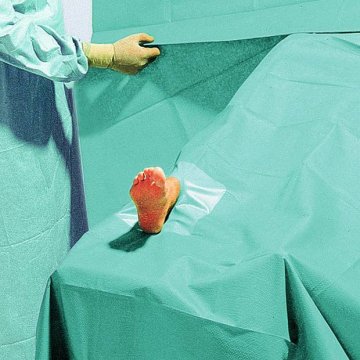
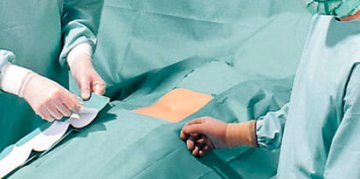
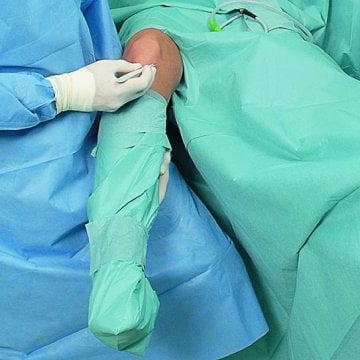
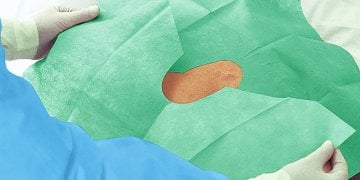
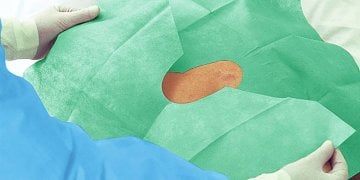
Einweg-Abdeckungen: Sterile Barrieren für Patient, Fläche und Gerät
Einweg-Abdeckungen sind im OP-Umfeld eine zentrale Barriere. Sie schützen das sterile Feld, minimieren Kontamination, und sie schaffen eine klare Trennung zwischen reinen und unreinen Bereichen. Einweg-Abdeckungen sind besonders wertvoll, weil sie nach dem Eingriff sicher entsorgt werden können, ohne dass Aufbereitung und Textilmanagement zusätzliche Risiken erzeugen. In ambulanten Strukturen, in denen Zeit und Personalressourcen begrenzt sind, stabilisieren Einweg-Abdeckungen den Ablauf: auspacken, platzieren, sicher arbeiten, entsorgen.
Wichtig ist: Abdeckung ist nicht gleich Abdeckung. Entscheidend sind Größe, Material, Saugfähigkeit (wo relevant), Reißfestigkeit, Rutschverhalten und die Frage, ob Abdeckungen für bestimmte Körperregionen oder Geräte optimiert sind. Im OP zählen kleine Details: Wenn eine Abdeckung rutscht, muss nachjustiert werden. Nachjustieren erzeugt Bewegung, erhöht Kontaminationsrisiko und kostet Zeit. Wenn eine Abdeckung zu klein ist, bleiben Kontaktflächen ungeschützt. Wenn sie zu dünn ist, können Flüssigkeiten durchdringen. Darum lohnt es sich, Abdeckungen bewusst nach Anwendung auszuwählen, statt „irgendeine Abdeckung“ zu verwenden.
Typische Einsatzbereiche für Einweg-Abdeckungen
- Abdeckung des OP-Tisches und der Arbeitsflächen als Basisbarriere
- Patientenabdeckung zur Reduktion der Kontaktzone außerhalb des Schnittbereichs
- Geräteabdeckung (z. B. bei häufig berührten Flächen im OP-Umfeld)
- Abdeckung von Instrumententischen zur Sicherung der sterilen Zone
- Einweg-Barrieren für Eingriffe mit höherer Flüssigkeitsbelastung
Rein-/Unrein-Trennung: Der unsichtbare Kern jeder OP-Hygiene
Die klare Trennung von rein und unrein ist eine der wichtigsten Grundlagen im OP. Sie wirkt banal, ist in der Realität aber häufig die größte Herausforderung – besonders in kleineren OP-Strukturen, in denen Räume multifunktional genutzt werden. Rein-/Unrein-Trennung bedeutet nicht nur „zwei Bereiche“, sondern definierte Wege: Wo kommt steriles Material an? Wo wird es geöffnet? Wo liegt es? Wo entstehen kontaminierte Materialien? Wo werden sie abgelegt? Wie verlassen sie den Raum? Welche Person übernimmt welche Schritte? Wenn diese Logik unklar ist, entstehen Kreuzungen: sterile Verpackung neben kontaminierter Ablage, Abwurf in falscher Zone, Material wird „kurz“ abgelegt, weil die Entsorgung zu weit weg ist.
Einweg-Abdeckungen helfen, diese Trennung sichtbar zu machen. OP-Sets helfen, die sterile Zone kompakt zu halten. Doch am Ende entscheidet der Raumstandard: klare Zonen, klare Beschriftungen, klare Positionierung von Abwurf und Material. Der beste Indikator für eine gute Rein-/Unrein-Trennung ist, ob ein neues Teammitglied den Ablauf intuitiv versteht. Wenn die Struktur so klar ist, dass sie ohne Nachfragen funktioniert, ist sie robust.
| OP-Prozesspunkt | Typische Fehlerquelle | Stabiler Standard |
|---|---|---|
| Materialaufbau | Sterile Packungen werden auf unklarer Fläche abgelegt | Definierte reine Ablagefläche, Einweg-Abdeckung als sichtbare Barriere |
| Öffnen steriler Komponenten | Hektik, Berührung, falsche Position | Fixe Öffnungszone, feste Reihenfolge, OP-Set reduziert Einzelöffnungen |
| Während des Eingriffs | Nachjustieren von Abdeckungen, unklare Ablage | Passende Abdeckungsgröße, klarer Instrumententisch, definierte Wechselpunkte |
| Abbau | Kontaminierte Materialien werden quer durch den Raum getragen | Abwurf nahe am Ort, definierte Wege, sofortiges Einweg-Handling |
| Zwischen zwei Eingriffen | Abkürzungen bei Aufbau/Desinfektion | Turnover-Checkliste, Standardset, klare Zuständigkeit |
Turnover zwischen Eingriffen: Wenn OP-Hygiene schnell und sicher sein muss
Ein häufiger Engpass im ambulanten OP ist der Turnover: der Wechsel zwischen zwei Eingriffen. Hier kommt es zu einer gefährlichen Mischung: Zeitdruck plus Routine. Wenn ein Ablauf im Kopf „eigentlich klar“ ist, wird er gerne verkürzt. Genau hier müssen Standards den Ablauf tragen. Die stärkste Turnover-Strategie ist eine Checklogik, die nicht als Bürokratie empfunden wird, sondern als Routinehilfe. Sie sollte kurz sein, sichtbar im Raum und in wenige Schritte gegliedert.
Beispiel für eine praxistaugliche Turnover-Logik
- Kontaminierte Materialien sofort in definierte Behälter, keine Zwischenablage
- Einweg-Abdeckungen entfernen und entsorgen, sterile Zone auflösen
- Flächenroutine in definierter Reihenfolge (patientennah, dann allgemeine Flächen)
- Neuer Aufbau mit OP-Set und Standardabdeckungen, gleiche Positionen wie immer
- Kurzer Blick auf Vollständigkeit: Set vollständig, Abdeckung korrekt, Abwurf bereit
Wenn dieser Ablauf standardisiert ist, entsteht Sicherheit durch Geschwindigkeit. Geschwindigkeit ist dann nicht Risiko, sondern Ergebnis guter Planung. Ein OP-Set spart hier besonders viel Zeit, weil es die Materialsuche reduziert. Einweg-Abdeckungen sparen Zeit, weil keine Aufbereitung, keine Textillogistik und keine Unklarheit entstehen, ob ein Teil „noch sauber“ ist.
Materialwirtschaft in der OP-Hygiene: Standards reduzieren Stress und Kosten
OP-Hygiene ist ein klassischer Bereich, in dem „kleine“ C-Artikel die Prozessqualität bestimmen. Wenn ein steriler Artikel fehlt, stoppt der Ablauf. Wenn eine Abdeckung nicht passt, wird improvisiert. Wenn Sets nicht verfügbar sind, steigt die Variabilität. Genau deshalb ist die Materialwirtschaft in der OP-Hygiene so wichtig: klare Mindestbestände, klare Nachbestellpunkte, klare Lagerzonen, First-in-first-out und eine definierte Verantwortlichkeit. Ein guter Standard beginnt nicht am OP-Tisch, sondern im Lager.
Die größte Kostenfalle in der OP-Hygiene ist nicht der Stückpreis, sondern die Prozessstörung: Nachbestellungen in Eile, ungeplante Expresslieferungen, Mehrverbrauch durch Improvisation oder doppelte Vorbereitung, weil eine Sterilverpackung beschädigt wurde. Standards – insbesondere über OP-Sets – reduzieren diese Störungen und machen Verbräuche planbar. Planbarkeit ist im medizinischen Einkauf ein echter Wettbewerbsvorteil, weil sie Bestellungen bündelt und Engpässe senkt.
Häufige Fragen zur Hygiene im OP
Was ist der wichtigste Erfolgsfaktor in der OP-Hygiene?
Standardisierung. Wenn Aufbau, Abdeckung, Materialbereitstellung und Abbau jedes Mal gleich ablaufen, sinken Fehlerquellen und die Sicherheit steigt. Fertig OP-Sets und Einweg-Abdeckungen sind dafür besonders starke Bausteine.
Warum sind Fertig OP-Sets im ambulanten OP so hilfreich?
Weil sie Variabilität reduzieren. Weniger Einzelkomponenten bedeuten weniger Suchzeit, weniger fehlende Teile und weniger Improvisation. Das erhöht Prozesssicherheit, besonders bei hoher Taktung zwischen Eingriffen.
Wie wähle ich die richtigen Einweg-Abdeckungen aus?
Nach Flächenlogik und Belastung: OP-Tisch, Instrumententisch und Patient haben unterschiedliche Anforderungen. Wichtig sind passende Größe, Reißfestigkeit, Rutschverhalten und dort, wo es relevant ist, Saugfähigkeit als zusätzliche Barriere.
Was sind typische Fehler bei der Rein-/Unrein-Trennung?
Zwischenablagen, unklare Wege und zu weit entfernte Entsorgung. Wenn kontaminierte Materialien „kurz“ abgelegt werden oder sterile Packungen neben unreinen Bereichen landen, ist die Trennung gebrochen. Sichtbare Zonen und feste Wege lösen das zuverlässig.
Wie kann ich den Turnover zwischen zwei Eingriffen sicher beschleunigen?
Mit einer kurzen, festen Checklogik und Standardmaterial: kontaminierte Teile sofort entsorgen, Abdeckungen entfernen, Flächenroutine in definierter Reihenfolge, neuer Aufbau mit OP-Set und Standardabdeckungen. Geschwindigkeit entsteht durch Wiederholbarkeit.
Wie erkenne ich, ob mein OP-Hygienesystem wirklich stabil ist?
Wenn der Ablauf unabhängig von Person und Stress funktioniert. Ein guter Test ist: Kann eine neue Person nach kurzer Einweisung den Aufbau korrekt durchführen? Wenn ja, sind Zonen, Materiallogik und Standards robust.
Welche Rolle spielt Dokumentation im OP-Hygiene-Alltag?
Dokumentation sichert Konsistenz und Nachvollziehbarkeit. Sie sollte kurz, standardisiert und teamtauglich sein. Ziel ist nicht „Papier“, sondern ein Ablauf, der kontrollierbar bleibt, auch wenn Teamwechsel oder Urlaubszeiten auftreten.
Ist „mehr Desinfektion“ automatisch bessere OP-Hygiene?
Nicht automatisch. Entscheidend ist der richtige Prozess: Benetzung, Einwirkzeit, richtige Reihenfolge und materialverträgliche Produkte. Ein zu aggressives oder falsch eingesetztes Mittel kann Materialien schädigen und die Routine sogar verschlechtern.
Fazit: OP-Hygiene, die im Alltag funktioniert – standardisiert, schnell, sicher
Hygiene im OP ist kein isoliertes Thema, sondern die Grundlage für sichere Eingriffe, stabile Abläufe und planbare Qualität. Der stärkste Hebel ist Standardisierung: Wenn Materialbereitstellung, sterile Barrieren und Turnover logisch aufgebaut sind, entsteht Sicherheit, die nicht von „Perfektion“ abhängt. Genau hier unterstützen Fertig OP-Sets und Einweg-Abdeckungen den Praxisalltag: Sie reduzieren Variabilität, sparen Zeit, senken Fehlerquoten und machen Hygienestandards sichtbar und wiederholbar. Nutzen Sie diese Kategorie, um Ihr OP-Hygienesystem stabil zu bauen – mit Produkten, die nicht nur verfügbar sind, sondern den Prozess tatsächlich tragen.
Wenn Sie offizielle Grundlagen und Orientierungspunkte nutzen möchten, sind diese Quellen seriös und praxisrelevant:
- Robert Koch-Institut (RKI): https://www.rki.de
- Weltgesundheitsorganisation (WHO) – Infection prevention and control: https://www.who.int